La perfusion est une méthode de soins utilisée dans le secteur hospitalier ou à domicile, elle peut sauver des vies. Découvrez en quoi consiste cette technique et quand l’administrer.
Qu’est-ce qu’une perfusion ?
Une perfusion est un soin mis en place lorsqu’il est impossible pour un patient d’être soigné par voie orale (traitement per os). C’est une injection longue et progressive d’un liquide dans le corps se faisant par voie parentérale (différente de la voie entérale qui est la voie digestive). Le plus courant, est de l’ administrer en intraveineuse via une perfusion, mais il existe plusieurs exceptions.
On peut injecter différents types de produits : cela peut être un médicament (comme des anti-douleurs ou des antibiotiques, un traitement (pour la chimiothérapie par exemple), du sang ou une solution liquide à base d’électrolytes (sodium, potassium, chlore, bicarbonate ou encore des vitamines).
Elle peut aider au maintien d’un équilibre nutritionnel lors de certaines pathologies dans leur phase critique ou aiguë (comme pour un AVC ou un accident vasculaire cérébral)
En fonction du produit à injecter et de la pathologie, il existe trois types de perfusions :
- la perfusion en bolus : il s’agit d’une injection rapide d’un médicament suivie d’un rinçage de la veine à l’aide d’une solution liquide, le plus souvent de type chlorure de sodium.
- la perfusion en continu : elle injecte à vitesse constante un médicament ou une solution liquide, ce qui permet au produit d’agir à concentration constante.
- la perfusion courte s’effectuant comme son nom l’indique, sur un temps limité (compris entre 30 et 60 minutes). Ce type d’administration apporte à l’organisme un produit de façon discontinue, mais régulière. Souvent, ce type de perfusion sera programmé (toutes les 4, 6, 8 ou 12 heures).
De plus, la perfusion peut être posée de deux manières différentes.
La perfusion intraveineuse sur cathéter
C’est la technique la plus commune, la voie de première intention, car elle est la plus simple à mettre en place Elle se fait via un cathéter qui est une sorte d’aiguille souple en plastique, introduite soit dans une veine périphérique superficielle, soit dans une veine profonde de plus gros calibre. Elle se fait le plus souvent au pli du coude ou sur le dos de la main.
Le cathéter permet d’avoir un emplacement constant et identique de la perfusion.
Il existe deux voies d’administration :
- la voie veineuse périphérique : c’est la plus courante, on place une aiguille sous la peau et la pratique dure plusieurs heures.
- la voie veineuse centrale : l’infirmier pose un cathéter qui est placé sur une veine périphérique dans le but d’atteindre des veines cardiaques (situées près du cœur) pour des soins plus lourds. Elle se fait sous anesthésie au bloc opératoire.
Il est recommandé de changer systématiquement le cathéter toutes les 72h.
La perfusion sous-cutanée sur cathéter
Appelée également l’hypodermoclyse, on l’utilise lorsque les soins par voie orale, que la sonde naso-gastrique et que les veines, ne sont plus utilisables.
À la place de la veine, on insère alors une aiguille ou un cathéter sous la peau. Elle permet d’accéder facilement au patient et lui procure rapidement les soins dont il a besoin. C’est une pratique peu risquée en termes d’infections et elle ne nécessite pas une surveillance soutenue. On peut donc la réaliser de nuit.
Points positifs : on peut conserver le même point de ponction sous-cutanée pendant 5 à 7 jours et la déconnecter aisément pour un meilleur confort du patient.
Au niveau des zones à piquer, elle peut se faire sur :
- la face antérieure des cuisses (en l’absence d’œdèmes à ce niveau)
- la face latérale de l’abdomen en dehors de la zone péri-ombilicale (en l’absence d’ascite ou accumulation de liquide)
- la face antérieure du thorax (sous claviculaire)
- la face externe du bras (à proscrire si le débit est trop rapide)
- la voie sous-scapulaire qui est la voie à privilégier chez la personne agitée
Cela dépend du traitement et des pathologies du patient piqué.
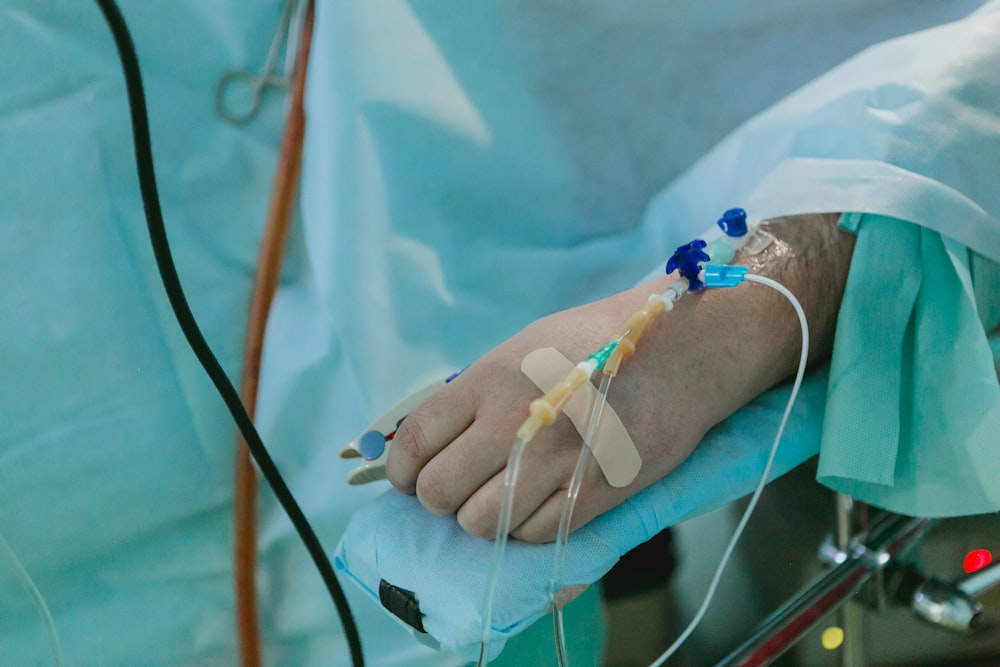
Les étapes pour faire une perfusion
Chaque étape a son importance lorsque l’on administre une perfusion à un patient. Il ne faut en négliger aucune.
Le choix du lieu s’il ne s’agit pas d’un hôpital
Alors que certaines perfusions se font à l’hôpital, d’autres peuvent se faire directement chez soi via les services d’HAD ou d’infirmiers libéraux à domicile . Dans ce cas, l’endroit dans lequel va être effectué la perfusion doit être aseptisé et au calme.
L’infirmier doit avoir à disposition, en amont, un certain nombre d’éléments avant de perfuser le patient. Voici sa liste du matériel à avoir à disposition :
- des produits hydro-alcooliques pour la désinfection des mains
- une paire de gants de soins non stériles à usage unique
- un sac à déchets à risques infectieux
- un collecteur à objets piquants, coupants ou tranchants
- une protection non stérile
- un savon antiseptique et antiseptique alcoolique de la même gamme
- une eau stérile en uni-dose
- des compresses stériles
- un cathéter court ou micro perfuseur
- une poche à perfusion contenant la solution injectable
- un prolongateur avec robinet
- un pousse-seringue
- une tubulure (l’ensemble des tubes dont l’infirmier va avoir besoin pour poser la perfusion)
- des pansements transparents semi-perméables stériles
Une fois tout le matériel réuni, il peut choisir l’endroit où il souhaite piquer le patient.
Le choix d’insertion
Que la perfusion soit intraveineuse ou sous-cutanée, l’infirmier doit réfléchir à l’endroit stratégique par voie parentérale où il souhaite poser la perfusion. Il faut trouver une zone qui ne fasse pas souffrir le patient et qui soit assez facile d’accès. Le plus simple étant au niveau du bras, de l’abdomen ou des cuisses.
La pose de la perfusion
Après un contrôle de :
- l’étanchéité du flacon de perfusion
- l’homogénéité du liquide
- la quantité de la solution
- la date de péremption
- la compatibilité des médicaments ajoutés et solutés à perfuser en rapport avec les allergies du patient
L’infirmier vérifiera que la prescription est la bonne pour le bon patient à la bonne dose, par la bonne voie, selon les bonnes modalités et administré au bon moment.
La pose se fait enfin et en différentes étapes :
- se désinfecter les mains par friction avec un produit hydro-alcoolique
- nettoyer et désinfecter la peau avant d’insérer le cathéter
- mettre des gants de soins non stériles à usage unique
- pincer la peau pour réaliser un pli cutané
- introduire le cathéter selon un angle de 30 à 45°, en maintenant le tissu sous-cutané
- vérifier que l’aiguille ou le cathéter puisse bouger de droite à gauche
- brancher la ligne de perfusion préalablement purgée
- fixer le cathéter
- mettre un pansement transparent semi-perméable stérile
- faire une boucle de sécurité
- déclamper la perfusion pour ajuster le débit
- éliminer le matériel souillé de sang dans un sac à déchets à risque infectieux
- enlever les gants
- se désinfecter les mains par friction
- remplir le dossier du patient avec une description du soin, de la date, de l’heure, du type de cathéter et du site d’insertion et le signer
La surveillance
Après la pose, l’infirmier se doit de vérifier que tout est en règle et que le patient se sent bien. Il y a plusieurs éléments à contrôler :
- que le pansement ne se décolle pas, ne soit pas souillé ou trop humidifié par des liquides biologiques
- qu’il y ait une ou plusieurs réactions locales ou régionales : induration (durcissement d’un tissu organique), érythème (rougeur diffuse ou localisé), mauvaise absorption de l’œdème
- que le patient n’ait pas de frissons ou un pic fébrile
- que le débit de la perfusion ne dépasse pas 500 ml en 12 h par site d’injection.
En dehors de ces précautions, il peut également y avoir d’autres types de complications à surveiller.
Les complications éventuelles de la perfusion
Le principal risque de complication de la perfusion intraveineuse est l’infection. Elle peut être locale (à l’endroit du cathéter) ou systémique (c’est-à-dire dans l’ensemble de l’organisme) et potentiellement sévère. C’est assez rare, elle concerne 1% des poses de cathéter.
Une veinite peut survenir lorsque l’endothélium (membrane interne de la paroi d’une veine) de la veine est irrité, elle devient alors dure et douloureuse.
Une phlébite peut également se produire, car dans certains cas, le cathéter va servir de support aux composants du sang qui vont s’agglutiner et constituer un caillot.
Très rarement, la perfusion peut se compliquer avec une embolie gazeuse correspondant à l’introduction dans le sang d’une grande quantité d’air.
Un autre effet indésirable possible, mais rare, c’est l’effet Venturi. Celui-ci arrive lorsqu’il y a une mauvaise installation de la perfusion. Elle peut être la cause d’accidents graves par débranchement ou passage d’air.
FAQ sur les perfusions
On répond à toutes vos questions sur les perfusions.
Quelles sont les différences entre perfusion et transfusion
La transfusion est une sorte de perfusion. Elle permet d’injecter en intraveineux du sang ou un dérivé sanguin. Elle peut être de différentes sortes en fonction des besoins :
- la transfusion de sang totale : elle apporte des globules rouges, des facteurs de coagulation et des plaquettes fonctionnelles (qui ont pour but de stopper les hémorragies)
- la transfusion de plasma : cette partie liquide du sang transporte les cellules sanguines et contient de nombreux minéraux et protéines qui aident le sang à coaguler. On peut faire une transfusion de plasma frais congelé aux personnes atteintes de troubles de saignement, de certains types de cancer ou de maladies du foie ou après une greffe de moelle osseuse, de cellules souches ou certaines opérations qui engendrent une perte de sang importante. On parle de transfusion cryoprécipité ou de gamma globulines.
- la transfusion de globules blancs : ils aident le corps à combattre les infections et les maladies. Ce genre de transfusions est assez rare, on les réserve habituellement pour les personnes dont le nombre de globules blancs est bas et qui sont atteintes d’une infection grave qui ne réagit pas aux antibiotiques.
- la transfusion de globules rouges : ils sont fabriqués dans la moelle osseuse, amènent l’oxygène jusqu’aux tissus et en évacuent le dioxyde de carbone. Ils contiennent de l’hémoglobine, une protéine qui fait circuler l’oxygène. On a recours à ce genre de transfusion lorsqu’on a une anémie aiguë de l’adulte par hémorragies, une chirurgie ou certaines maladies génétiques (comme l’hémophilie, la drépanocytose ou la thalassémie).
- la transfusion de plaquettes : elle peut être nécessaire si la moelle osseuse ne fabrique pas suffisamment de plaquettes à cause d’un cancer par exemple. On y a recours pour corriger un taux trop bas de plaquettes ou s’il y a un risque de saignement provoqué par une chirurgie ou d’autres interventions.
À partir du moment où la perfusion est posée et que le pansement est installé, il ne devrait y avoir aucune douleur associée. L’infirmière doit s’assurer que le liquide coule correctement et en quantité suffisante dans la tubulure.
Si après la pose, la perfusion est douloureuse, rouge ou gonflée, il est important de prévenir le personnel soignant.
Comment préparer une perfusion
Avant de poser la perfusion, l’infirmier arrive avec un support à roulettes, une poche avec un flacon de perfusion dans lequel il y a le produit à administrer, le fameux cathéter (petit tuyau), un long tuyau pour amener le liquide dans la veine et un pansement pour que le cathéter reste en place. Une fois la perfusion préparée, l’infirmier cherche l’endroit où il va poser la perfusion, puis accomplit la tâche après avoir nettoyé la zone.
C’est quoi sous perfusion ?
Être sous perfusion signifie que l’infirmier vous a administré la perfusion et que vous êtes en train de recevoir le traitement qu’il vous faut (hydratation, médicaments, antibiotiques, chimiothérapie, sang…).
Quels sont les risques associés à une perfusion ?
Le premier risque est la formation d’un hématome et l’extravasation du produit injecté, c’est-à-dire que le liquide va fuiter accidentellement vers les espaces péri-vasculaires ou sous-cutanés plutôt que dans la veine.
Les autres risques sont d’origine inflammatoire comme :
• une lymphangite : inflammation des vaisseaux lymphatiques
• une septicémie ou sepsis (infection grave et inflammation généralisée de l’organisme) qui débute au point de fonction de l’aiguille ou au niveau du cathéter
Il peut également y avoir une obstruction :
• d’une veine par un caillot de sang d’un vaisseau sanguin (phlébite du membre supérieur)
• du cathéter
Pourquoi fait-on des perfusions de fer ?
Une personne est anémiée lorsqu’elle manque de fer. Cela provoque généralement une fatigue généralisée, une perte de cheveux, des essoufflements, des étourdissements…
Pour le traiter, il est possible de prendre un traitement oral ou, si cela ne suffit pas, de faire une perfusion. Le patient sera pris en charge par une infirmière qui lui posera un cathéter et lui administrera le traitement. La durée minimale de perfusion est de 30 minutes. Par la suite, le patient restera sous surveillance en salle de perfusion, allongé, au minimum 30 minutes.
Quelle perfusion pour stopper les contractions durant la grossesse ?
C’est une question qui revient souvent. Lors de contractions en début ou milieu de grossesse pouvant provoquer une menace d’accouchement prématurée, on administre souvent un traitement spécial à base de tocolytique.
Il peut être à prendre sous perfusion ou en injection et aura pour but de bloquer temporairement les contractions.
Pourquoi perfuse-t-on les femmes durant leur accouchement ?
Les femmes ayant choisi d’avoir une péridurale doivent se faire perfuser. On leur injecte du sérum glucosé pour donner des forces à la maman et du sérum salé pour atténuer les baisses de tension liées, parfois, aux anti-douleurs contenus dans la péridurale.
Les sages-femmes peuvent également faire passer des ocytociques qui permettent de faire progresser la dilatation du col et ainsi de réguler le rythme des contractions et d’accélérer le travail.
Besoin d’une perfusion à domicile ? Libheros se tient à votre disposition pour vous trouver l’infirmier libéral à proximité de chez vous.